Kurzajki, powszechnie znane jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich powstawanie jest ściśle związane z infekcją wirusową, a dokładniej z wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Ten wszechobecny wirus stanowi główną przyczynę powstawania kurzajek. Zrozumienie mechanizmu zakażenia i czynników sprzyjających rozwojowi brodawek jest kluczowe do zapobiegania im i skutecznego leczenia.
Wirus HPV jest bardzo powszechny i istnieje wiele jego typów. Niektóre z nich odpowiedzialne są za zmiany skórne takie jak kurzajki, inne mogą prowadzić do rozwoju poważniejszych schorzeń, w tym nowotworów. W przypadku kurzajek, zwykle odpowiedzialne są typy wirusa HPV o niskim potencjale onkogennym. Wirus ten atakuje komórki naskórka, powodując ich nadmierne namnażanie się i charakterystyczne, uwypuklone zmiany. Zakażenie zazwyczaj nie jest groźne dla zdrowia, jednak kurzajki mogą być bolesne, trudne do usunięcia, a także stanowić problem estetyczny.
Droga zakażenia wirusem HPV prowadzącym do powstania kurzajek jest najczęściej bezpośredni kontakt skóra do skóry z osobą zarażoną lub kontakt z przedmiotami, na których wirus przetrwał. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, skaleczenia, otarcia czy nawet niewielkie pęknięcia skóry. Dlatego miejsca takie jak baseny, siłownie, szatnie, czy wspólne prysznice, gdzie skóra jest wilgotna i często narażona na mikrourazy, stanowią idealne środowisko do przenoszenia się wirusa.
Należy pamiętać, że wirus HPV może pozostawać w ukryciu przez długi czas, zanim objawy w postaci kurzajek staną się widoczne. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. To sprawia, że trudno jest jednoznacznie wskazać moment i źródło zakażenia. Po wniknięciu do komórek, wirus przejmuje ich mechanizmy replikacyjne, zmuszając je do produkcji nowych cząsteczek wirusa i tworzenia charakterystycznych wyrostków skórnych.
Główne przyczyny powstawania kurzajek i czynniki zwiększające ryzyko infekcji
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Jednakże, sam kontakt z wirusem nie zawsze prowadzi do rozwoju brodawek. Istnieje szereg czynników, które znacząco zwiększają podatność organizmu na zakażenie i sprzyjają namnażaniu się wirusa. Zrozumienie tych czynników pozwala na podjęcie odpowiednich działań profilaktycznych.
Jednym z kluczowych czynników jest obniżona odporność organizmu. Układ immunologiczny odgrywa fundamentalną rolę w zwalczaniu infekcji wirusowych. Kiedy jego funkcjonowanie jest osłabione, wirus HPV ma znacznie większe szanse na przetrwanie i wywołanie zmian skórnych. Do osłabienia odporności mogą prowadzić różne przyczyny, takie jak przewlekły stres, niedobór snu, nieprawidłowa dieta, choroby przewlekłe, przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów) czy też infekcje wirusowe, takie jak grypa czy przeziębienie.
Kolejnym ważnym aspektem jest wiek. Kurzajki częściej pojawiają się u dzieci i młodzieży, u których układ odpornościowy nie jest jeszcze w pełni rozwinięty i bardziej podatny na infekcje. Osoby starsze również mogą być bardziej narażone, zwłaszcza jeśli ich odporność jest osłabiona przez inne czynniki. Ponadto, nawracające urazy skóry, takie jak obgryzanie paznokci, zadrapania czy otarcia, stwarzają wirusowi łatwiejszą drogę do wniknięcia w głąb skóry. Skóra uszkodzona jest znacznie bardziej podatna na infekcje niż zdrowa i nieuszkodzona.
Warto również zwrócić uwagę na czynniki środowiskowe. Wilgotne i ciepłe środowisko sprzyja przeżywalności wirusa HPV. Dlatego miejsca takie jak baseny, sauny, łaźnie, siłownie, czy sale gimnastyczne są potencjalnym źródłem zakażenia. Noszenie nieoddychającego obuwia, które powoduje nadmierne pocenie się stóp, również może sprzyjać powstawaniu kurzajek na stopach. W takich warunkach wirus łatwiej przetrwa na powierzchniach i może przenieść się na skórę.
Oto lista czynników, które mogą zwiększać ryzyko wystąpienia kurzajek:
- Osłabiony układ odpornościowy.
- Częste mikrourazy skóry.
- Długotrwały kontakt skóry z wilgocią, np. na basenach.
- Noszenie nieprzepuszczającego powietrza obuwia.
- Wiek (częściej u dzieci i młodzieży).
- Obgryzanie paznokci i skórek wokół nich.
- Niewłaściwa higiena osobista.
- Kontakt z osobą zakażoną wirusem HPV.
Typowe miejsca występowania kurzajek i ich odmienny charakter

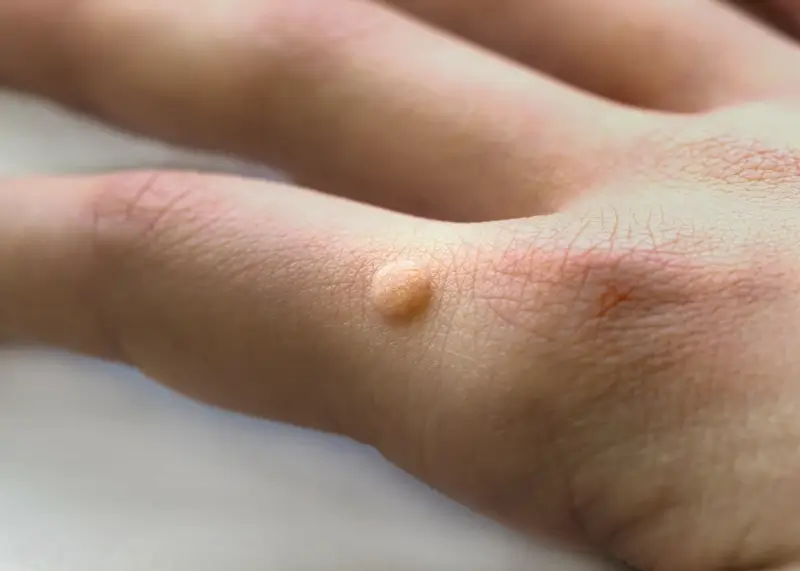
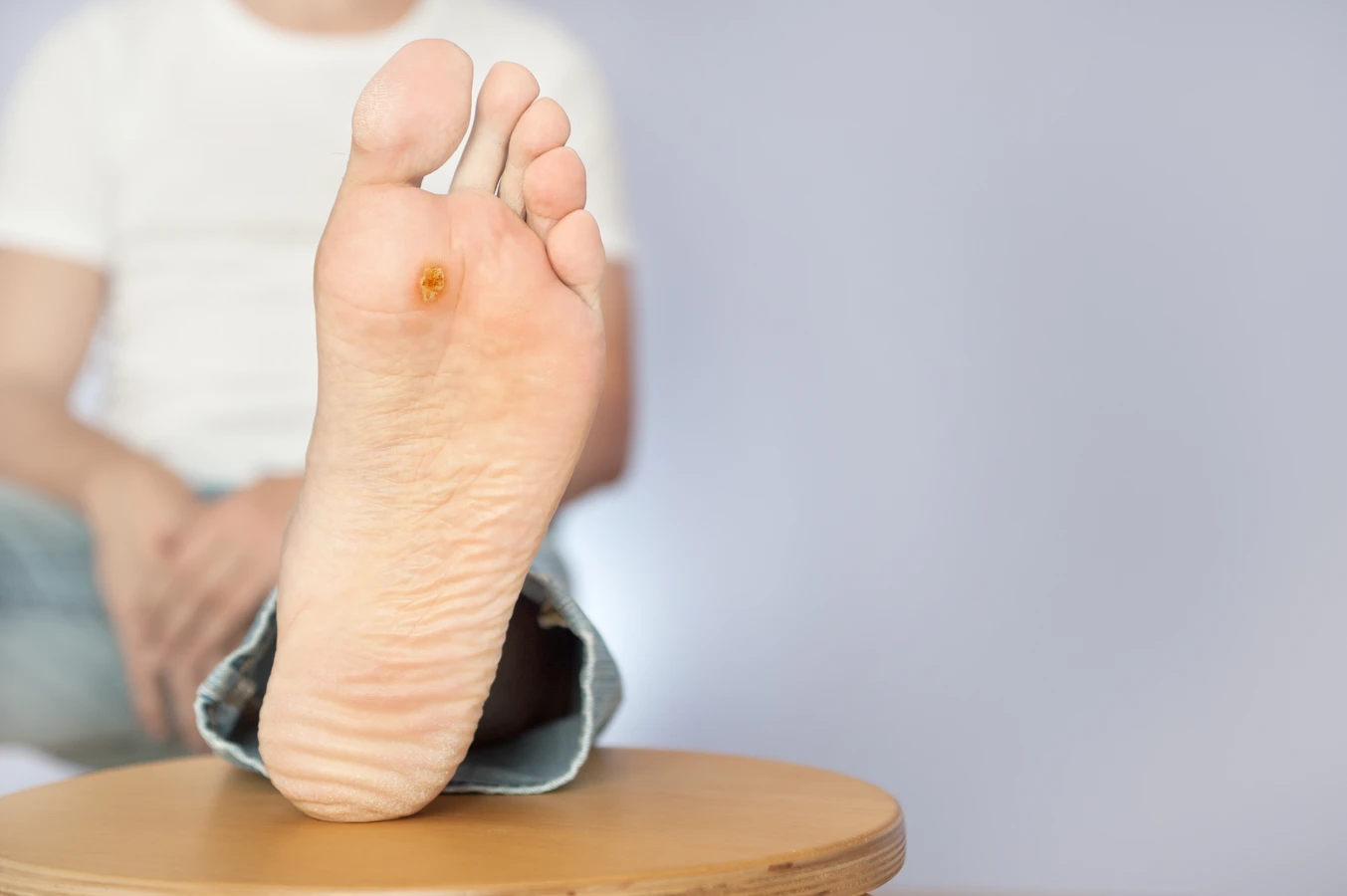
Najbardziej powszechne są kurzajki na dłoniach i palcach. Mogą przyjmować formę małych, grudkowatych zmian, często o szorstkiej powierzchni. Czasami mogą być pojedyncze, innym razem występować w skupiskach. W przypadku brodawek na stopach, znanych jako brodawki podeszwowe, sytuacja jest nieco inna. Ze względu na nacisk ciężaru ciała podczas chodzenia, kurzajki te często wrastają w głąb skóry, stając się bolesne i trudniejsze do zauważenia. Mogą przypominać odciski, ale cechuje je charakterystyczna „kropkowata” struktura wynikająca z obecności drobnych naczyń krwionośnych.
Kurzajki mogą pojawić się również na twarzy, zwłaszcza w okolicach nosa i ust. Zazwyczaj są to niewielkie, płaskie zmiany, które mogą być mylone z innymi zmianami skórnymi. W tym obszarze szczególną ostrożność należy zachować, aby nie doprowadzić do rozsiewu infekcji i uniknąć blizn. Warto pamiętać, że niektóre typy HPV mogą przenosić się drogą płciową i powodować powstawanie brodawek płciowych (kłykcin kończystych) w okolicach intymnych. Te zmiany mają zazwyczaj inny wygląd, przypominając kalafiorowate wyrostki.
Istnieją również inne, rzadziej spotykane typy kurzajek, takie jak kurzajki płaskie, które są gładkie i mają kolor skóry lub są lekko brązowe, często pojawiają się na twarzy, szyi i grzbietach dłoni, a także kurzajki nitkowate, które są cienkie i wydłużone, najczęściej lokalizują się na szyi i powiekach. Każdy z tych typów wymaga indywidualnego podejścia terapeutycznego.
Oto charakterystyka kurzajek w zależności od lokalizacji:
- **Dłonie i palce:** Grudkowate, szorstkie zmiany, mogą być pojedyncze lub w skupiskach.
- **Stopy (brodawki podeszwowe):** Często wrastają w głąb skóry pod naciskiem, są bolesne, mają „kropkowatą” strukturę.
- **Twarz:** Zwykle małe, płaskie zmiany, mogą być trudne do odróżnienia od innych znamion.
- **Okolice intymne:** Brodawki płciowe (kłykciny kończyste), kalafiorowate wyrostki, przenoszone drogą płciową.
- **Kurzajki płaskie:** Gładkie, płaskie zmiany, często na twarzy i szyi.
- **Kurzajki nitkowate:** Cienkie, wydłużone zmiany, najczęściej na szyi i powiekach.
Jak wirus HPV wywołuje kurzajki i dlaczego niektóre osoby są bardziej podatne
Mechanizm, w jaki wirus brodawczaka ludzkiego (HPV) prowadzi do powstania kurzajek, opiera się na jego zdolności do infekowania komórek naskórka i manipulowania ich cyklem życiowym. Zrozumienie tego procesu pozwala lepiej pojąć, dlaczego niektóre osoby stają się bardziej podatne na rozwój tych nieestetycznych zmian skórnych.
Wirus HPV, po wniknięciu do naskórka przez mikrouszkodzenia, przedostaje się do komórek podstawnych naskórka. Tam rozpoczyna swoją replikację, wykorzystując mechanizmy komórkowe gospodarza. Wirus wpływa na proces różnicowania się komórek naskórka, powodując ich nadmierne i nieprawidłowe namnażanie. Zamiast stopniowo obumierać i złuszczać się, zainfekowane komórki tworzą charakterystyczne, uwypuklone struktury, które obserwujemy jako kurzajki.
Kluczowym elementem w obronie przed wirusem HPV jest sprawnie działający układ odpornościowy. Komórki odpornościowe, takie jak limfocyty T, są odpowiedzialne za rozpoznawanie i niszczenie zainfekowanych komórek. Jeśli układ odpornościowy jest silny, jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. W przypadku osłabionej odporności, wirus ma przewagę i może swobodnie się namnażać, co prowadzi do powstania i rozwoju kurzajek.
Istnieje wiele czynników, które mogą wpływać na indywidualną podatność na infekcję HPV. Jak już wspomniano, wiek odgrywa rolę – młodsze organizmy mają mniej wykształcony układ odpornościowy. Przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu, choroby przewlekłe, a także przyjmowanie niektórych leków (np. immunosupresyjnych) mogą osłabiać zdolność organizmu do walki z wirusem. Osoby z atopowym zapaleniem skóry lub innymi schorzeniami prowadzącymi do uszkodzenia bariery skórnej są również bardziej narażone na wniknięcie wirusa.
Ponadto, niektóre typy wirusa HPV mają większą tendencję do wywoływania zmian skórnych. Chociaż istnieje ponad sto typów HPV, tylko kilkanaście z nich jest odpowiedzialnych za powstawanie kurzajek. Te typy mają specyficzną tropowość do komórek skóry i łatwiej wywołują ich nieprawidłowy wzrost. Genetyczne predyspozycje również mogą odgrywać pewną rolę, chociaż jest to obszar wymagający dalszych badań.
Zrozumienie tych mechanizmów jest kluczowe dla profilaktyki i leczenia. Wzmacnianie odporności, dbanie o higienę skóry i unikanie miejsc, gdzie wirus może się łatwo rozprzestrzeniać, to podstawowe kroki w zapobieganiu zakażeniu. Dla osób z obniżoną odpornością, ryzyko powstania kurzajek jest po prostu wyższe, co wymaga od nich szczególnej uwagi i ostrożności.
Jak zapobiegać powstawaniu kurzajek i unikać ponownego zakażenia wirusem
Zapobieganie powstawaniu kurzajek i unikanie ponownego zakażenia wirusem brodawczaka ludzkiego (HPV) wymaga świadomego podejścia do higieny osobistej, unikania potencjalnych źródeł infekcji oraz dbania o ogólną kondycję organizmu. Kluczowe jest zrozumienie, że wirus jest powszechny i łatwo się przenosi.
Podstawą profilaktyki jest unikanie bezpośredniego kontaktu ze zmianami skórnymi zainfekowanymi HPV. Oznacza to, aby nie dotykać swoich kurzajek ani kurzajek innych osób. Po przypadkowym dotknięciu, należy dokładnie umyć ręce wodą z mydłem. Szczególną ostrożność należy zachować w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest wyższe. Należą do nich:
- Baseny i aquaparki.
- Siłownie i sale gimnastyczne.
- Prysznice i szatnie w klubach sportowych.
- Publiczne toalety.
W tych miejscach zawsze zaleca się noszenie obuwia ochronnego, na przykład klapków, aby zminimalizować kontakt stóp z potencjalnie skażonymi powierzchniami. Dbanie o suchość skóry jest również ważne, ponieważ wilgotne środowisko sprzyja namnażaniu się wirusa. Po kąpieli, czy wyjściu z basenu, należy dokładnie osuszyć skórę, zwłaszcza w przestrzeniach między palcami.
Wzmacnianie układu odpornościowego jest kluczowym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu pomagają organizmowi skuteczniej zwalczać infekcje. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty swojego stylu życia.
Unikanie obgryzania paznokci i skórek wokół nich jest niezwykle ważne, ponieważ te nawyki tworzą drobne ranki, przez które wirus HPV może łatwo wniknąć do organizmu. Podobnie, należy unikać drapania i zadrapywania skóry, zwłaszcza jeśli jest sucha lub podrażniona. Używanie własnych ręczników, przyborów kosmetycznych i ubrań, a także dbanie o higienę osobistą, minimalizuje ryzyko przeniesienia wirusa.
Warto pamiętać, że istnieją szczepionki przeciwko niektórym typom wirusa HPV, które chronią przed zakażeniem, w tym przed tymi typami, które mogą prowadzić do rozwoju brodawek płciowych oraz niektórych rodzajów raka. Chociaż szczepienia te nie chronią przed wszystkimi typami wirusa powodującymi kurzajki skórne, mogą stanowić dodatkową formę ochrony, zwłaszcza dla młodych osób.
Oto kluczowe zasady profilaktyki kurzajek:
- Unikaj dotykania swoich i cudzych kurzajek.
- Po kontakcie ze zmianami skórnymi, dokładnie myj ręce.
- W miejscach publicznych (baseny, siłownie) noś klapki.
- Dbaj o suchość skóry, szczególnie stóp.
- Wzmacniaj swoją odporność poprzez zdrową dietę i aktywność fizyczną.
- Unikaj obgryzania paznokci i drapania skóry.
- Używaj własnych ręczników i przyborów osobistych.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, istnieją sytuacje, w których konsultacja lekarska jest wręcz wskazana. Zignorowanie pewnych objawów lub prób samodzielnego leczenia może prowadzić do powikłań, przedłużenia choroby lub nawet do błędnej diagnozy. Warto wiedzieć, kiedy lekarz może być niezbędny.
Przede wszystkim, jeśli kurzajka jest zlokalizowana w miejscu, które utrudnia codzienne funkcjonowanie lub jest szczególnie bolesna, warto skonsultować się z lekarzem. Dotyczy to szczególnie brodawek podeszwowych, które pod wpływem nacisku podczas chodzenia mogą powodować znaczny dyskomfort i utrudniać poruszanie się. Również kurzajki na twarzy lub w okolicach narządów płciowych wymagają uwagi specjalisty ze względu na wrażliwość tych obszarów i potencjalne ryzyko blizn czy innych powikłań.
Kiedy samodzielne próby leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach lub wręcz pogarszają stan zmiany, jest to sygnał, aby zwrócić się o pomoc do lekarza. Nadmierne drażnienie, krwawienie czy rozprzestrzenianie się zmian może świadczyć o tym, że potrzebna jest silniejsza terapia lub inne podejście. Niekontrolowane stosowanie preparatów dostępnych bez recepty może prowadzić do uszkodzenia zdrowej skóry wokół kurzajki.
Szczególną ostrożność należy zachować, jeśli kurzajka zmienia swój wygląd – rośnie, zmienia kolor, zaczyna krwawić samoistnie, swędzi lub boli. Takie zmiany mogą sugerować, że nie jest to zwykła kurzajka, a inna, potencjalnie poważniejsza zmiana skórna, którą należy zdiagnozować i leczyć pod nadzorem lekarza. W przypadku osób z obniżoną odpornością, na przykład po przeszczepach narządów lub zakażonych wirusem HIV, nawet pozornie niegroźne kurzajki mogą wymagać szczególnej uwagi i szybkiej interwencji lekarskiej.
Ponadto, jeśli kurzajki nawracają mimo zastosowanego leczenia, warto skonsultować się z dermatologiem. Może to świadczyć o tym, że wirus nie został całkowicie wyeliminowany z organizmu lub że istnieją inne czynniki sprzyjające jego rozwojowi. Lekarz może zaproponować bardziej zaawansowane metody leczenia lub zlecić dodatkowe badania.
Oto sytuacje, w których należy zgłosić się do lekarza:
- Kurzajka jest bardzo bolesna lub utrudnia codzienne funkcjonowanie.
- Zmiany zlokalizowane są na twarzy lub w okolicach intymnych.
- Samodzielne leczenie nie przynosi efektów po kilku tygodniach.
- Kurzajka zmienia wygląd (kolor, kształt, krwawi, swędzi).
- Masz obniżoną odporność organizmu.
- Kurzajki nawracają mimo zastosowanego leczenia.
- Podejrzewasz, że zmiana może nie być kurzajką.